
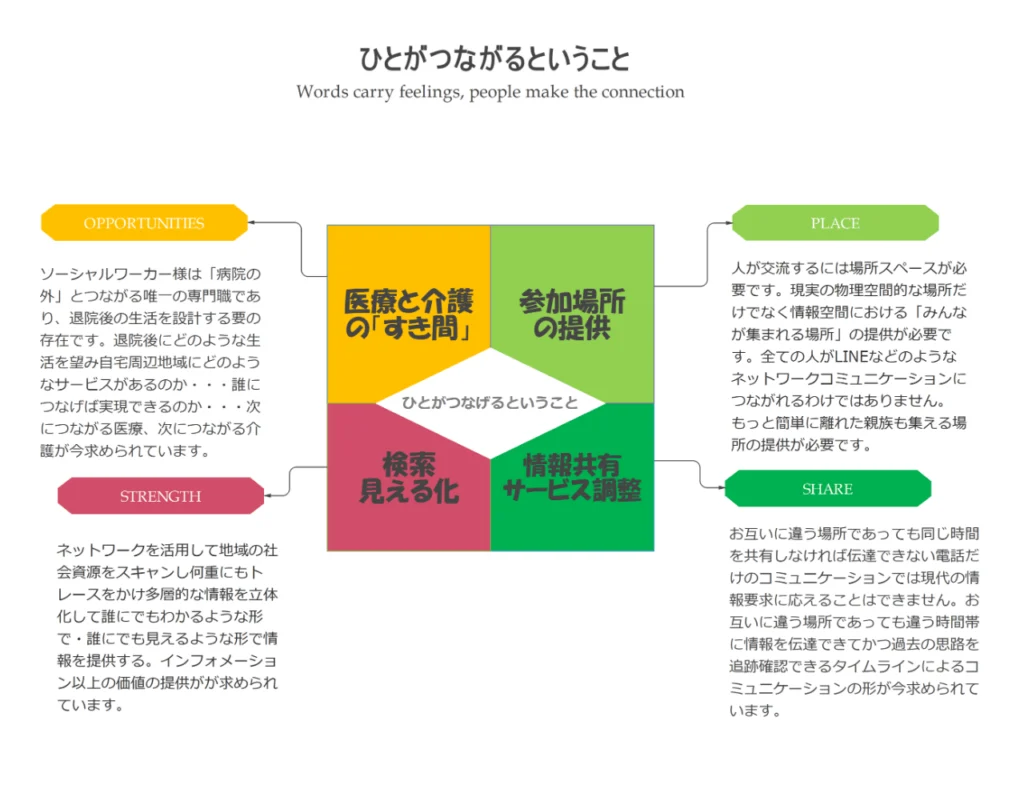
医療と介護の間の「すき間」問題
ソーシャルワーカーは病院と地域を結ぶ唯一の専門職であり、退院後の生活設計において中心的な役割を担います。
入院前から担当ケアマネージャーが決まっている場合には、退院前の段階でソーシャルワーカーが現任のケアマネージャーと調整を行うことが可能です。
しかし、入院まで介護サービスを利用していなかった場合や担当ケアマネージャーが不在の場合には、退院後の生活を見据えて新たにケアプランを作成できるケアマネージャーを探さなければなりません。
退院前に適切なケアプランが整わないと、事業者間の連携が不十分となり、利用者が必要なサービスを受けられない、あるいは支援が途切れてしまうリスクが高まります。
したがって、医療と介護をつなぐハブとしての役割を果たすために、ソーシャルワーカーには制度に関する幅広い知識、関係機関との交渉力、そして円滑に調整を進めることが求められています。
事業者間連携の重要性
受けたくない人に無理やりサービスを受けさせることはできません。
また、受けたいと思っているサービスであっても、地域に該当するサービスが存在しない場合や、事業所が遠く離れていて提供が難しい場合、人員の調整がつかずにサービスが提供できないタイミングもあります。
サービスを求めている利用者様に対し、提供できる事業所をマッチングさせることは、事業者間連携という業務を担う者にとって根幹的な作業です。
医療と介護は縦割り構造で分かれていますが、利用者様にとっては別々のものではありません。医療側は病状の安定を優先し、介護側は生活の質(QOL)を優先する場合があり、その調整には時間を要します。
したがって、一体的に医療介護サービスを提供できる仕組みを、介護保険の支援相談員であるケアマネージャーと共に組み立てる必要があります。
さらに、地域の行政サービスや地域特性を踏まえた柔軟なサービス調整が求められます。
参加型医療とは
患者が医療の受け手としてだけでなく、主体的に医療に関わることを重視する考え方や実践を指します。
1. 基本的な考え方
- 従来の医療は「医師が診断・治療を決め、患者は従う」形が中心でした。
- 参加型医療では、患者様が情報を得て理解し、自ら意思決定に加わることを前提とします。
- 医療者と患者様は「対等なパートナー」として、治療方針や生活改善策を一緒に考えます。
2. 主な要素
情報共有
- 病状や治療法、リスク・メリットを医療者が分かりやすく説明する。
- 患者も自分の症状や生活状況を正確に伝える。
意思決定の共同化
複数の選択肢の中から、患者の価値観や生活背景を考慮して選ぶ。
セルフマネジメント
患者が病気の自己管理(服薬、食事、運動、生活習慣)を行い、経過を医療者と共有する。
家族や地域の巻き込み
ご家族や地域支援者も情報を共有し、サポート体制を作る。
3. 期待される効果
- 治療の納得感が高まり、継続率が向上
- 誤解や不安の軽減
- 生活習慣病や慢性疾患のコントロール改善
- 不必要な検査・治療の回避
参加型医療というものがある以上、参加型介護という考え方へと話題は自然に繋がっていきます。
その実現のためには、地域に受け皿をつくり、地域連携の担い手を地域自らが創り出していくという理念が必要になってまいります。